
ONKOLÓGIA
Máj 2019 / str. 05–09 / Ročník II.
Doc. MUDr. Jozef Marenčák, PhD.
Nemocnica s poliklinikou Skalica
Súhrn
Karcinóm penisu (KPe) je zriedkavá urologická malignita. Diagnóza môže byť oneskorená, čo vedie k radikálnejšej operácii a k vyššej fyzickej a psychologickej morbidite. V poslednom desaťročí bol zaznamenaný trend k používaniu penis šetriacich chirurgických aj nechirurgických liečebných postupov. Chirurgické riešenie maximálne šetriace orgán s bezpečnostnými okrajmi nie viac ako niekoľko milimetrov je v súčasnosti terapeutickým štandardom. Miestna recidíva, ak sa objaví, môže byť ešte ďalej lokálne liečená s kuratívnym zámerom. Lokálna rádioterapia (RT) môže byť použitá v počiatočných štádiách KPe. Príspevok popisuje súčasné postavenie orgán šetriacich techník pri manažmente primárneho skvamocelulárneho karcinómu penisu s ohľadom najmä na onkologické a funkčné výsledky opísané v literatúre.
Kľúčové slová:
karcinóm penisu – penis zachovávajúce liečebné možnosti.
PENIS PRESERVING TREATMENT OPTIONS IN PATIENTS WITH PENILE CANCER
Summary
Penile cancer (PeC) is a rare urological malignancy. Diagnosis may be delayed, leading to more radical surgery and higher physical and psychological morbidity. In the last decade, there has been a trend towards the use of penis-sparing surgical and non-surgical treatment options. Maximally organ preserving surgery with safety margins of no more than a few millimeters is the current therapeutic standard, because a local recurrence, if it arises, can still be treated locally with curative intent. Local radiotherapy (RT) can be performed in early stages. The paper describes the contemporary role of organ sparing techniques in the management of primary squamous cell carcinoma of the penis, with particular reference to the oncological and functional outcomes described in the literature.
Key words:
penile cancer – penis preserving treatment options.
Úvod
Karcinóm penisu (KPe) je zhubný, najčastejšie skvamocelulárny karcinóm (SCC – squamous cell carcinoma) kože žaluďa alebo vnútornej vrstvy predkožky pohlavného údu, charakterizovaný invazívnym rastom a včasným rozšírením metastáz do lymfatických uzlín.(1,2) Liečba SCC penisu je samozrejme často spojená s významnými kozmetickými a funkčnými poruchami, ktoré ešte viac zhoršujú už aj tak nedobrý psychický stav pacientov s KPe.
Oneskorenie v diagnostike a začiatku liečby býva spôsobené väčšinou pacientom samotným, ale niekedy aj ošetrujúcim lekárom. Je to aj v dôsledku toho, že KPe je pomerne zriedkavé ochorenie a mnohí lekári nie sú oboznámení s jeho manažmentom. V Slovenskej republike (SR) sa v poslednom štatisticky spracovanom a publikovanom roku 2011 registrovalo 43 novodiagnostikovaných prípadov zhubných nádorov penisu, (čo predstavovalo hrubú incidenciu 1, 6/ 100 000) a zomrelo 13 pacientov, (čo predstavovalo hrubú mortalitu 0, 5/ 100 000.(3)
Indikácie a limity orgán zachovávajúceho postupu
Cieľom liečby primárneho nádoru je úplné odstránenie tumoru s čo najväčším zachovaním orgánu bez toho, aby sa ohrozila onkologická bezpečnosť pacienta. Bolo preukázané, že prípadná lokálna recidíva má malý vplyv na dlhodobé prežitie, takže stratégie zachovania orgánu sú oprávnené.(1,4) Toto stanovisko podporujú aj dôkazy o tom, že povrchové KPe často vykazujú invazívny rast iba v izolovaných bodoch tumoróznej lézie.
Zatiaľ však neexistuje dostatok randomizovaných kontrolovaných štúdií (RCT – randomized controlled trials) pre jednoznačnú podporu niektorej konkrétnej možnosti liečby lokalizovaného KPe. Zachovanie penisu sa zdá byť lepším riešením z funkčného a kozmetického hľadiska v porovnaní s parciálnou alebo totálnou penektómiou a považuje sa za primárnu liečebnú metódu pre lokalizovaný KPe. Pri chirurgickej liečbe je podmienkou a cieľom mikroskopické potvrdenie neprítomnosti karcinómu v okrajoch odobratého tkaniva.
Najnovšia stratégia odporúča dosiahnutie negatívnych okrajov na základe stupňa bunkovej diferenciácie (G – grading): 1 mm pre G1, 5 mm pre G3. (1,4,5) Voľba spôsobu terapie všeobecne závisí od veľkosti nádoru, jeho presnej histológie, od štádia ochorenia, stupňa bunkovej diferenciácie (grading), lokalizácie (najmä vzhľadom na meatus urethrae externus) a od preferencií postihnutej osoby. Lokálne terapeutické postupy pre rozmerovo malý a lokalizovaný KPe zahŕňajú operačnú excíziu, vonkajšiu rádioterapiu (EBRT – external beam radiotherapy), brachyterapiu (BT), laserovú abláciu a pod. Pokročilé štádiá (T3/ T4) KPe vyžadujú samozrejme radikálnejšie chirurgické riešenia (Tab.1).(1) Pacienti by mali byť informovaní o všetkých dostupných možnostiach liečby. (1,5,6,7)
Jednotlivé možnosti liečby povrchového, neinvazívneho karcinómu penisu
- Topická imunochemoterapia s využitím imiquimodu alebo 5-fluóruracilu (5-FU), ktorý je u mužov s PeIN (penilnou intraepitelovou neopláziou) alebo s Tis (karcinóm in situ) v súčasnosti najčastejšie používaná liečba prvej línie (Tab.1).(1) Pred aplikáciou topických látok sa odporúča vykonať cirkumcíziu. Vzhľadom na vysokú mieru pretrvávania/rekurencie musí byť liečba hodnotená biopsiou a je potrebné dlhodobé sledovanie pacienta. 5% roztok 5-FU sa podáva každý druhý deň počas štyroch týždňov.
Po topickej terapii 5-FU bolo zaznamenané kompletné vyliečenie u 50–57% pacientov s PeIN po troch rokoch a až 74% mužov liečených obriezkou + 5-FU bolo dlhodobo bez recidívy. 5-FU je menej efektívny u pacientov so zníženou imunitou, alebo u tých s viacerými ložiskami na pohlavnom úde. Topická imunoterapia 5% krémom imiquimodu sa väčšinou využije po zlyhaní 5-FU. Mechanizmus účinku nie je celkom jasný, ale zrejme dochádza k aktivácii imunitných buniek, zvyšuje sa sekrécia cytokínov vrátane interferónu alfa, TNF (tumor necrosis factor), viacerých interleukínov a zrejme sa aktivujú aj makrofágy a B lymfocyty.
Zatiaľ bol hodnotený len malý počet pacientov a chýbajú aj dlhodobé údaje o efektivite a bezpečnosti. V mieste aplikácie oboch topických liečiv (5-FU a imiquimod) sa však pomerne často vyskytujú zápalové reakcie, ako nepríjemné vedľajšie účinky. Nedostatočná lokálna odpoveď môže poukazovať na zvýšenú invazivitu základného ochorenia. Viacerí autori sú toho názoru, že ak lokálna liečba zlyhá, nemala by sa už opakovať.(1,4,5,8,9,10) - Laserová liečba s neodymium: yttrium-aluminium-garnet (Nd:YAG) alebo laserom s oxidom uhličitým (CO2) je tiež účinnou a dobre tolerovanou možnosťou manažmentu KPe v štádiu Tis, ale niekedy sa využije aj u pacientov až do štádia T2 (Tab.1).(1) Nd:YAG laser preniká tkanivom do hĺbky 4–6 mm a umožní sanáciu aj invazívnejších lézií, ale spôsobením koagulačnej nekrózy zabraňuje možnosti histologickej klasifikácie s následným rizikom podhodnotenia tumoru.
CO2 lasery majú 2–2, 5 mm penetráciu tkanivom, nasmerovanie lúča dovolí uplatniť techniku, podobnú ako pri práci s chirurgickým skalpelom a tak je možné získať aj dostatok materiálu na histologickú analýzu. Na kontrolu terapie sú povinné opakované biopsie. Oba typy laserov ponúkajú dobré funkčné a kozmetické výsledky, ale súčasne je potrebné rátať aj s vysokou pravdepodobnosťou recidív (19–48% po 32 mesiacoch). Horšia efektivita, ako napr. postihnutie LU (v 5–23%) bola logicky zaznamenaná u pacientov vo vyššom (prognosticky horšom) štádiu KPe.(1,4,5,11)
Laserová lokálna liečba by teda mala byť využívaná prednostne u jedincov v priaznivejšom (nižšom) riziku a štádiu KPe.(6) Pomerne dobrá efektivita bola popísaná aj po použití KTP (kálium titanyl fosfátového) laseru. Laserová terapia sa úspešne využíva aj v kombinácii s rádioterapiou a/alebo chemoterapiou. (1,5,7) - Cirkumcízia (väčšinou tzv. radikálna cirkumcízia) je indikovaná u pacientov s KPe lokalizovaným na predkožke a je najčastejšou operáciou KPe často v kombinácii s inými liečebnými modalitami (napr. glansektómiou, externou rádioterapiou, brachyterapiou a pod.) (Tab.1). (1) Z terapeutického hľadiska je teda vhodným zákrokom pre lézie postihujúce výlučne predkožku, ale má aj preventívny význam v prípadoch prítomnosti Tis na glans penis.
Excízia predkožky odstraňuje mikroprostredie priaznivé pre HPV (human papilloma virus) a vhodné pre chronický zápal a progresiu základnej choroby do invazívneho štádia. Cirkumcízia uľahčuje a spresňuje sledovanie a klinické vyšetrenie mužov s Tis KPe, ako aj umožňuje jednoduchšiu aplikáciu a priaznivejšie terapeutické pôsobenie topickej terapie KPe. Aj pri odstránení predkožky je cieľom dosiahnutie okrajov bez prítomnosti nádoru. V prípade lézie väčších rozmerov, musí byť aj cirkumcízia rozsiahlejšia (napr. do a až za sulcus coronarius). (1,4,5,7,12) - Obnovenie/vytvorenie nového povrchu glansu (GR – glans resurfacing) môže byť celkové (totálne) alebo čiastočné (parciálne) a predstavuje primárnu liečbu pre PeIN alebo je sekundárnou možnosťou v prípade zlyhania topickej chemoterapie alebo laserovej liečby (Tab.1). (1) GR pozostáva z odstránenia epitelu z časti (<50% žaluďa) alebo z celého glans penis, po ktorom nasleduje rekonštrukcia žaluďa s využitím štepu (odobratá koža z inej časti tela alebo bukálna sliznica) (Obr.1).(2)
Technika GR sa predtým využívala u pacientov so závažnými formami predmalígnych lézií glansu (lichen sclerosus a pod.). V súčasnosti niektorí autori považujú GR za nový zlatý štandard chirurgického manažmentu pre glandulárny KPe až do štádia T1a a odporúča sa aj u pacientov s recidivujúcou chorobou, u ktorých zlyhala konzervatívna liečba.(1,4,5,12,13) Tento postup zaručuje okrem liečebného aj diagnostický prospech. Najmä totálne GR (TGR) umožní oveľa presnejšie stanoviť histopatologické štádium v porovnaní z klasicky excízne odobratými vzorkami.
V jednej štúdii u mužov (s predpokladanou PeIN na základe jednoduchej excíznej biopsie) u ktorých bolo neskôr urobené obnovenie povrchu glansu (GR) až u 20% histologické vyšetrenie potvrdilo prítomnosť invazívnejšieho štádia ako je PeIN.(1) Parciálne GR (PGR) je alternatívou k TGR v prípade chýbania multifokality tumoru, ak je KPe postihnutých menej ako 50% glans penis a len pre nádory štádia Ta, Tis (Obr.1).(1,2,6,7)
Pozitívne okraje bývajú prítomné u 48–67% pacientov (viac po PGR), reoperácia je potrebná u 28–40% (tiež viac po PGR) a lokálne recidívy boli zaznamenané u 0–6 % po 30 mesiacoch sledovania.(6,14) GR je všeobecne spojené s rýchlym zotavením pacienta, obnovením citlivosti v oblasti žaluďa a so zachovaním predoperačnej funkcie penisu (sexuálna aktivita zachovalá u >80% takto operovaných), bez negatívneho vplyvu na celkové prežívanie.(6,12)
Štúdie o onkologických výsledkoch GR hodnotia zatiaľ len malý počet pacientov s krátkodobým sledovaním. PGR je oveľa atraktívnejšou voľbou pre mladších, sexuálne aktívnych mužov, ale pacienti by mali byť upozornení na možnosť potreby použitia dodatočných postupov po operácii (TGR, glansektómia a pod.).(1,6,15) - Mohsova mikrografická chirurgia (MMS – Moh´s micrographic surgery) je forma mikroskopicky kontrolovanej liečby, ktorá je robená v lokálnej anestézii. Indikácie: KPe v štádiu T1a, ale bývala užívaná (s nie dobrým výsledkom) aj pri pokročilejších formách (dokonca až T3).(1,5,6) Táto technika zahrňuje odstránenie celej abnormálnej lézie, postupne po tenkých častiach súbežne s histologickým vyšetrením (pri využití zmrazených rezov) na potvrdenie mikroskopickej „čistosti“ okrajov – neprítomnosti patologického procesu.
MMS síce dovolí maximálne zachovanie normálneho tkaniva penisu, ale limitáciou je časová a technická náročnosť postupu, ktorý si vyžaduje prítomnosť chirurga a skúseného patológa a vždy je potrebné rátať s vysokým počtom recidív (až v 32% prípadov). MMS je oveľa efektívnejšia pri distálne uložených léziách (na glanse) v porovnaní s nádormi prítomnými na tele penisu. MMS sa dnes využíva omnoho menej ako kedysi.(1,6,16) - Rozsiahla („široká“) lokálna excízia/parciálna glansektómia je určená pre malé, oddelené lézie (najlepšie v štádiu T1a) lokalizované na žaludi pohlavného údu. Vo väčšine prípadov, ak je defekt rozmerovo malý, tak aj primárna sutúra po odstránení lézie vedie len k minimálnej deformite penisu. Pri väčších nádoroch, alebo v prípade ich blízkosti k meatus urethrae externus je možné použiť tenký extragenitálny kožný štep, alebo časť kože z tela penisu na dosiahnutie dobrého kozmetického a funkčného efektu.
Parciálna glansektómia a obnovenie/ vytvorenie nového povrchu glansu (PGR) sú najvhodnejšie pre pacientov s „nízko rizikovým“ KPe (T1a G1/G2 bez prítomnosti lymfovaskulárnej invázie).(1,2,4,5,7,9) Dôležitou podmienkou je primeraná spolupráca postihnutých pacientov počas následnej dispenzarizácie, aby bola včas zistená prípadná recidíva základného procesu. Lokálne recidívy alebo prítomnosť pozitívnych chirurgických okrajov sú indikáciou na totálne odstránenie žaluďa pohlavného údu. Skorý zásah je vysoko efektívny a nedochádza ku skráteniu života postihnutého jedinca.(1,4,6,9) - Glansektómia a rekonštrukcia žaluďa pohlavného údu je najlepší chirurgický postup pre KPe v štádiu T1b až T2 (Tab.1).(1) Pri tejto operácii sa glans penis oddelí od corpora cavernosa s následným vytvorením nového vyústenia močovej rúry na vrchole tela pohlavného údu. Úvodný rez sa uskutočňuje po celom obvode kože tela penisu (približne 1 cm pod corona glandis) až po Buckovu fasciu. V závislosti od lokalizácie a rozsahu penilnej lézie sa oddelí žaluď pohlavného údu od corpora cavernosa, preruší sa močová rúra a vzorky z nej a z okrajov toporivých telies sa histologicky zhodnotia.
V prípade nálezu KPe je potrebné rozsah excízie ďalej rozšíriť až do stavu bez prítomnosti pozitívnych okrajov. Nasleduje mobilizácia močovej rúry, ktorá sa nastrihne („spatuluje“) na jej ventrálnej strane. „Nový“ žaluď sa formuje buď z „roztiahnutej“ uretry a jej prišitia ku koži tela penisu, alebo sa môže použiť štep získaný napr. z kože stehna.(1,2,4,5,17) Močový katéter sa ponecháva minimálne 5 dní. Určitou nevýhodou kožných štepov môžu byť problémy s ich prihojením, stenóza uretry sa vyskytne u 8% jedincov.(1,4,12)
V súčasnosti neexistujú žiadne jasné dôkazy o požadovanej šírke negatívnych chirurgických okrajov a ukazuje sa, že pri KPe môžu byť tieto minimálne (3–5 mm). Môže sa použiť diferencovaný prístup založený na stupni bunkovej diferenciácie (gradingu): 3 mm beztumorózny okraj pre KPe G1; 5 mm pre G2 a 8 mm pre G3. Tento prístup má však svoje obmedzenia v dôsledku zaručenia presnosti pri klasifikácii KPe. Iní autori naopak považujú za minimálny bezpečnostný okraj 5–10 mm pre akékoľvek štádium KPe.(1,2,4,5,18) Onkologické výsledky po glansektómii sú priaznivé: lokálne recidívy (0–4%), neskoršie postihnutie ingvinálnych LU (9–12, 6%), systémové recidívy (2,3%), ale nebolo zaznamenané žiadne úmrtie na KPe v prípade štádia ≤ T2.(1,2,4,5,6,7,9,12,13,18) - Rádioterapia (RT) je alternatívou k chirurgickej liečbe KPe, pretože karcinómy zo skvamóznych buniek všeobecne patria medzi rádiosenzitívne nádory. KPe môžu byť v zásade liečené perkutánnou RT alebo fokálnou brachyterapiou (BT). Stále však chýbajú presné údaje o stupni citlivosti jednotlivých histologických typov KPe na RT, takže nie je možné presne stanoviť výšku dávky a dĺžku aplikácie tohto spôsobu riešenia KPe. Potenciálnou výhodou RT je zachovanie morfologickej integrity orgánu, ale časté sú aj komplikácie a funkčné poruchy v dôsledku vplyvu aktinoterapie na kavernózne telesá (erektilná dysfunkcia), stenóza vonkajšieho ústia močovej rúry (v 10–35%) s následnou dyzúriou, nekróza ožarovaného tkaniva a pod.
Lokálnu RT je možné použiť pri KPe (T1 a T2) až do maximálnej veľkosti 4 cm v priemere. Fokálna BT dosahuje nižšiu mieru lokálnej kontroly nádorového procesu (70–90%) v porovnaní s chirurgickým riešením (90–92% pri glansektómii a 94–96% pri GR). V porovnaní s chirurgickou terapiou, však relevantné údaje o efektivite RT v liečbe primárneho KPe sú stále nedostatočné.(1,2,4,5,12,13) - Kryodeštrukcia bola tiež skúšaná u pacientov s KPe, ale skúsenosti sú len u veľmi malého počtu osôb. Výhodou postupu by malo byť zachovanie dĺžky a morfológie penisu. Nevýhody sú však viaceré: neistota dlhodobej efektivity, absencia histologického vyšetrenia s informáciou o radikálnosti terapie, nemožnosť presného hodnotenia stupňa nádorovej invázie, nekrózy močovej rúry a pod.(1,5,12,13)
Súhrn hlásených onkologických výsledkov a komplikácií lokálnej liečby primárneho KPe ukazuje tabuľka č. 2.(1) Európska spoločnosť pre lekársku onkológiu (ESMO – European Society for Medical Oncology) navrhla komplexné smernice pre stratégiu liečby primárneho KPe (Schéma 1).(19)
Sledovanie pacientov po orgán šetriacich postupoch
Sledovanie alebo opakované vyšetrovanie pacientov s KPe je dôležité z viacerých dôvodov: zhodnocuje vykonanú liečbu, umožňuje včasné zistenie recidívy a odhaľuje prípadné skoré/neskoré komplikácie terapie. Väčšina miestnych a/ alebo lokoregionálnych recidív je potenciálne vyliečiteľných a preto skorá identifikácia recidívy primárneho nádoru (ložisko na pohlavnom úde) zvyšuje pravdepodobnosť efektívnej kuratívnej terapie a nedochádza k významnému zníženiu dlhodobého prežitia.(1,2,5,7,20)
Podstatne horšiu prognózu majú pacienti s postihnutím lymfatických uzlín (LU). Lokálne recidívy primárneho nádoru alebo rekurencia v regionálnych LU sa zvyčajne vyskytujú do 24 mesiacov od iniciácie liečby KPe. Po 5 rokoch boli všetky recidívy buď lokálne, alebo išlo o nové primárne lézie. To podporuje potrebu intenzívneho kontrolného režimu počas prvých dvoch rokov s menej frekventnou dispenzarizáciou v ďalších troch rokoch. Päť ročné sledovanie je postačujúce najmä u motivovaných a dostatočne poučených pacientov, ktorí sú schopní a budú spoľahlivo vykonávať pravidelné sebahodnotenie a sebakontrolu a ktorí v prípade zaznamenania podozrivých nálezov vyhľadajú svojho ošetrujúceho lekára.(1,2,4,5,7,9)
Záver
Karcinóm penisu (KPe) môže byť vyliečený vo viac ako 80% prípadov, ak je diagnostikovaný dostatočne zavčasu. Dôležité je, aby sa zabránilo nadbytočnej liečbe, čo môže viesť k nežiaducej strate tkaniva penisu. Na druhej strane je nevyhnutné odstrániť všetko nádorové tkanivo s okolím do zdravých okrajov. Okrem onkologického hľadiska sa nesmie zabúdať ani na to, že KPe a jeho liečba majú negatívny vplyv na sexuálne funkcie a intimitu, telesný vzhľad, močové funkcie, duševné zdravie a kvalitu života postihnutých osôb.
Orgán (penis) zachovávajúca liečba by sa mala zvážiť a použiť u všetkých (najmä mladších) pacientov s KPe, ktorí sú na takýto postup vhodní. Radikálne riešenie (napr. parciálna, alebo totálna amputácia penisu) je samozrejme nutnosťou pri lokálne pokročilých stavoch. Pri komplexnom manažmente tohto zriedkavého nádoru je potrebné sa riadiť aktuálnymi smernicami odborných spoločností a zrejme bude nevyhnutné vytvoriť medicínske centrá so skúsenosťami a odbornými znalosťami nielen v oblasti diagnózy a liečby, ale aj psychologickej podpory pacientov s KPe.
Tabuľka č. 1 – Lokálna liečba karcinómu penisu v závislosti od štádia nádoru podľa smerníc EAU.(1)
| Primárny tumor | Spôsob liečby* | GR |
| Tis | -Topická liečba 5-fluorouracilom (5-FU) alebo imiquimodom pre povrchové lézie s alebo bez fotodynamickej kontroly -Laserová ablácia oxidom uhličitým (CO2) alebo neodymium: ytrium-aluminium-garnet (Nd:YAG) laserom -Obnovenie/vytvorenie nového povrchu glansu (glans resurfacing) | A – B |
| Ta, T1a (G1, G2) | -Široká lokálna excízia s cirkumcíziou alebo laserová (CO2 alebo Nd:YAG) ablácia s cirkumcíziou -Laserová (CO2 alebo Nd:YAG) ablácia -Obnovenie/vytvorenie nového povrchu glansu (glans resurfacing) -Glansektómia s rekonštrukciou -Rádioterapia pre lézie < 4 cm | A – B |
| T1b (G3) a T2 | -Široká lokálna excízia a rekonštrukcia -Glansektómia s obriezkou a rekonštrukciou -Rádioterapia pre lézie < 4 cm v priemere | A – B |
| T3 | -Parciálna amputácia penisu s rekonštrukciou alebo rádioterapiou pre lézie < 4 cm v priemere | A – B |
| T3 s inváziou uretry | -Parciálna alebo totálna penektómia s perineálnou uretrostómiou | A – B |
| T4 | -Neoadjuvantná chemoterapia nasledovaná chirurgickým zákrokom alebo paliatívnou rádioterapiou | C – D |
| Lokálna recidíva | -Záchranná, penis šetriaca operácia pri malých recidívach alebo parciálna amputácia penisu -Parciálna alebo totálna amputácia penisu pri objemovo veľkej recidíve alebo pri recidíve s vysokým stupňom bunkovej dediferenciácie | C – D |
| EAU | European Association of Urology (Európska urologická spoločnosť) |
| GR | grade of recommendation (stupeň odporúčania: A najvyšší; D najnižší) |
| T | tumor (primárny nádor) |
| Tis | karcinóm in situ |
| Ta | neinvazívny verukózny karcinóm, ktorý nie je spojený s deštruktívnou inváziou |
| T1a | tumor invaduje subepitelové spojivové tkanivo, bez lymfovaskulárnej a perineurálnej invázie a nie je zle diferencovaný (T1G1-2) |
| G | grading (stupeň bunkovej diferenciácie) |
| G1 | dobre diferencovaný |
| G2 | stredne diferencovaný |
| T1b | tumor invaduje subepitelové spojivové tkanivo, s lymfovaskulárnou inváziou, alebo je zle diferencovaný, alebo je nediferencovaný (T1G3-4) |
| G3 | zle diferencovaný |
| T2 | tumor invaduje corpus spongiosum s alebo bez postihnutia močovej rúry |
| T | tumor invaduje corpus cavernosum s alebo bez postihnutia močovej rúry |
| T4 | nádor postihuje iné priľahlé štruktúry |
Tabuľka č. 2 – Súhrn hlásených onkologických výsledkov a komplikácií lokálnej liečby* karcinómu penisu.(1)
| Liečba | Komplikácie | Lokálne recidívy | Postihnutie LU/recidívy v LU | Úmrtie na rakovinu |
| Nd:YAG laser | NR | 10–48% | 21% | 2–9% |
| CO2 laser | krvácanie; meatálna stenóza (obe <1%) | 14–23% | 2–4% | NR |
| Lasery (nešpecifikované) | krvácanie (8%); lokálna infekcia (2%) | 11–26% | 2% | 2–3% |
| Mohsova mikrografická chirurgia | lokálna infekcia (3%); meatálna stenóza (6%) | 32% | 8% | 3–4% |
| GR | NR | 4–6% | NR | NR |
| Glansektómia | NR | 8% | 9% | NR |
| Parciálna penektómia | NR | 4–13% | 14–19% | 11–27% |
| Brachyterapia | meatálna stenóza (>40%) | 10–30% | NR | NR |
| Externá rádioterapia | uretrálna stenóza (20–35%); nekróza glansu (10–20%) | NR | NR | NR |
| LU | lymfatické uzliny |
| ND:YAG | neodymium: yttrium aluminium garnet |
| NR | not reported (nebolo hlásené) |
| CO2 | carbon dioxide (oxid uhličitý) |
| GR | glans resurfacing (obnovenie/ vytvorenie nového povrchu glansu) |
Schéma 1 – Smernice ESMO pre liečbu primárneho karcinómu penisu.(19)
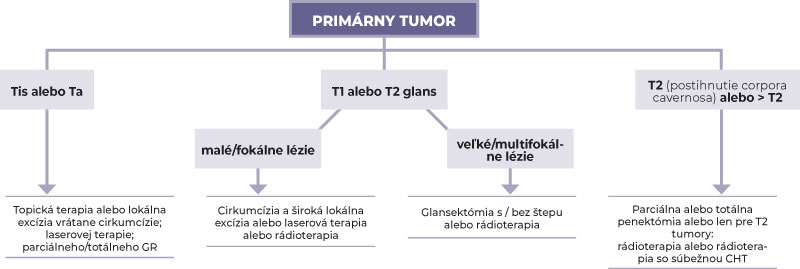
| ESMO | European Society for Medical Oncology (Európska spoločnosť pre lekársku onkológiu) |
| T | tumor (primárny nádor) |
| Tis | karcinóm in situ |
| Ta | neinvazívny verukózny karcinóm, ktorý nie je spojený s deštruktívnou inváziou |
| T1 | nádor postihuje subepitelové spojivové tkanivo |
| T2 | tumor invaduje corpus spongiosum s alebo bez postihnutia močovej rúry |
| GR | glans resurfacing (obnovenie/vytvorenie nového povrchu glansu) > viac ako |
| CHT | chemoterapia |
Obrázok č. 1 – Iniciálna fáza chirurgického vytvorenia nového parciálneho povrchu glans penis: ostrá preparácia a excízia sliznice a subepiteliálneho tkaniva z jedného kvadrantu glans penis u 46 ročného muža s unifokálnym karcinómom penisu v štádiu Tis.(2)

Referencie:
- Hakenberg O • Compérat E • Minhas S • et al.
EAU Guidelines on penile cancer. In: Guidelines of European Association of Urology.
Arnhem: EAU Guidelines Office, 2019. 1–32 s. ISBN/EAN 978-94-92671-04-2.
- Marenčák J • a kol.
Karcinóm penisu
1. vyd. Šumperk: SOLEN, MEDUCA Bratislava, 2019. 156 s. ISBN 978-80-89858-15-6.
- Hlodáková A • Safael-diba C.
Incidencia zhubných nádorov v Slovenskej republike 2011.
NCZI. Bratislava, 2018. 198 s. ISBN 978-80-89292-64-6.
Zobraziť článok
- Hakenberg O • Dräger D • Erbersdobler A • et al.
The diagnosis and treatment of penile cancer.
Dtsch Arztebl Int. 2018; 115(4):646-652.
Zobraziť článok • Článok v PDF • Študovňa Google - Pettaway C • Crook J • Pagliaro L.
Tumors of the penis. In: Wein, A., Kavoussi, L., Partin A. et al. Campbell – Walsh Urology.
11th edition. Philadelphia: Saunders Elsevier, 2016. 846-878 s. ISBN 978-0-323-34148-6.
- Sujenthiran A • Hegarty P • Watkin N.
Penile sparing surgical approaches in the management of primary penile tumours. In: Spiess, P.: Penile cancer – diagnosis and treatment.
2nd ed. New York: Springer, 2017. 31–43 s. ISBN 978-1-4939-6677-6.
Zobraziť článok • Študovňa Google - Nagy V.
Karcinóm penisu V.
Breza, J., Haruštiak, S., Kothaj, P. a kol.: Princípy chirurgie IV,
1. vyd. Bratislava: SAP, 2015. 269–282 s. ISBN 978-80-89607-37-2. - Hadway P • Malone P • Minhas S • et al.
Management of penile cancer using penile preserving techniques. In: Muneer, A., Arya, M., Horenblas, S.: Textbook of penile cancer.
London: Springer, 2012. 125–142 s. ISBN 978-1-84882-878-0.
Zobraziť článok • Študovňa Google - Marenčák J.
Súčasný pohľad na karcinóm penisu.
Klin Urol. 2019; 15(1):12–18.
Zobraziť článok - Manjunath A • Brenton T • Wylie S • et al.
Topical therapy for non – invasive penile cancer (Tis) – updated results and toxicity.
Trans Androl Urol. 2017; 6(5):803–808.
Zobraziť článok • Článok v PDF • Študovňa Google - Meijer R • Boon T • van Venrooij G • et al.
Long – term follow – up after laser therapy for penil carcinoma.
Urology. 2007; 69(4):759–762.
Zobraziť článok • Študovňa Google - Kulkarni M • Yap T • Bleicher G • et al.
Organ – sparing treatment for penile cancer.
Eur Urol Suppl. 2018; 17(6):146–153.
Zobraziť článok • Študovňa Google - Pešl M.
Diagnostika a léčba karcinomu penisu.
Urol praxi. 2018; 19(4):176–180.
Zobraziť článok • Článok v PDF • Študovňa Google - Kamel M • Bissada N • Warford R • et al.
Organ sparing surgery for penile cancer: a systematic review.
J Urol. 2017; 198(4):770–779.
Zobraziť článok • Článok v PDF • Študovňa Google - Shabbir M • Muneer A • Kalsi J • et al.
Glans resurfacing for the treatment of carcinoma in situ of the penis: surgical technique and outcomes.
Eur Urol. 2011; 59(1):142–147.
Zobraziť článok • Študovňa Google - Machan M • Brodland D • Zitelli J.
Penile squamous cell carcinoma: penis preserving treazment with Mohs micrographic surgery.
Dermatol Surg. 2016; 42(8):936–944.
Zobraziť článok • Študovňa Google - Pamham A • Albersen M • Sahdev V • et al.
Glansectomy and split – thickness skin graft for penile cancer.
Eur Urol. 2018; 73(2):284–289.
Zobraziť článok • Študovňa Google - Philippou P.
Conservative surgery for squamous cell carcinoma of the penis: resection margins and long – term oncological control.
J Urol. 2012; 188(3):803–808.
Zobraziť článok • Článok v PDF • Študovňa Google - Van Poppel H • Watkin N • Osanto S • et al.
Penile cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow – up.
Ann Oncol. 2018; 29(Suppl 6): 115–124.
Zobraziť článok • Článok v PDF • Študovňa Google - Salami S • Montgomery J.
Surveillance strategies in the management of penile cancer.
Transl Androl Urol. 2017; 6(5):865–873.
Zobraziť článok • Článok v PDF • Študovňa Google
