
MUDr. Ladislav Groch, PhD.
Primár a intervenčný kardiológ CINRE MUDr. Ladislav Groch, PhD. má aj slovenských predkov. Otec, ktorý vyštudoval v Brne veterinu, pochádzal zo Spiša. Syn Ladislav maturoval na gymnáziu v Brne (1973). Po promócii na Lekárskej fakulte Masarykovej univerzity (1979) nastúpil ako sekundár na interné oddelenie v Baťovej nemocnici v Zlíne. V roku 1982 prešiel na funkciu vedúceho jednotky intenzívnej starostlivosti v nemocnici v Tišnove a odtiaľ v roku 1987 ďalej do Brna na I. internú kardiologickú kliniku, kde pracoval na oddelení invazívnej a intervenčnej kardiológie vo Fakultnej nemocnici sv. Anny.
V roku 2001 postúpil na funkciu zástupcu prednostu pre lekársku a preventívnu starostlivosť. Prvú atestáciu z vnútorného lekárstva urobil r. 1986 v Brne a druhú z interny na Inštitúte lekárstva a farmácie v Prahe (1989). V roku 1992 získal licencie pre invazívnu a intervenčnú kardiológiu. V týchto odboroch je školiteľom od roku 1993. Špecializuje sa na akútny infarkt myokardu, srdcovú katetrizáciu a perkutálne intervencie. Spolu s Otom Hlinomazom, Ivanom Hornáčkom, Marekom Richterom, Janom Sitárom a Liborom Nechvátalom je spoluautorom viacerých odborných štúdií. Medzi najvýznamnejšie patrí účasť v projekte Studie Prague 1987-1999, na ktorom sa podieľali okrem brnianskej tri pražské nemocnice. Polovicu zo štyristo pacientov dodalo Brno. Štúdia ovplyvnila liečbu akútneho infarktu na celom svete. Definitívne prelomila obavy z transportu pacientov do kardiologických centier. MUDr. Groch od roku 2018 pôsobí aj ako primár intervenčných kardiológov v bratislavskom CINRE. Bol hlavným moderátorom na CINRE KARDIO LIVE SEMINÁRI 2020 v Bratislave.
Kongres CINRE KARDIO LIVE je prestížnou a jedinečnou záležitosťou na Slovensku, môžeme povedať sviatkom intervenčných kardiológov. Ako hodnotíte jeho druhý ročník? Naplnili sa Vaše očakávania a očakávania kolegov?
Sme jediné centrum, ktoré na Slovensku realizuje formát spojený s prednáškami a živými prenosmi. S druhým ročníkom sme spokojní. Mali sme plnú sálu a ľudia vydržali do konca. Priame prenosy sa vydarili a odzneli prednášky na aktuálne témy.
Každá operácia má svoje riziká. Realizovať ju naživo v priamom prenose si vyžaduje dosť odvahy.
Je tu aj iná možnosť. To je takzvaný Live in box, keď si pracovisko nechá nakrútiť takýto zákrok. Potom ho zostrihajú a premietnu. Ak sa operácia náhodou nepodarí, tak to nik neuvidí. Priamy prenos je svojím spôsobom spojený s adrenalínom a vnútornou istotou operatérov.
Aké boli reakcie kolegov?
Nepočul som nijakú kritiku. Oproti vlaňajšku sme pozvali dvoch kolegov – Františka Kovářa z Martina a Martina Hudeca z Banskej Bystrice, kde majú najväčšie slovenské centrum. S ním sme sa dohodli, že na budúci rok bude priamy vstup z Banskej Bystrice. Tým sa formát rozšíri o ďalšie pracovisko. A pribudne do programu aj operácia chlopne katétrovou metódou.
Je to taký veľký problém?
Pacientov je veľa, no jeden výkon stojí okolo 25 000 eur. Uprednostňujeme pacientov, u ktorých by bol chirurgický výkon spojený s vysokým rizikom, alebo nie sú operovateľní vôbec. Je to vlastne opačná cesta, ako pri iných druhoch operácií. Keď sa totiž zavádza nová metóda, začína sa zvyčajne
s jednoduchšími pacientmi, aby sa zistilo, či to znesú. Pri chlopniach však začíname s najťažšími pacientmi, ktorí by operáciu neprežili. Napriek tomu sa ukázalo, že títo pacienti po výkonoch neumierajú. Naopak, tí vysoko rizikoví, ktorí boli riešení katétrovou metódou, bývajú v lepšom stave ako tí klasicky operovaní. Vyzerá to tak, že v budúcnosti katétrové náhrady postupne vytlačia operácie. To samozrejme závisí od toho, či to bude schopný systém zaplatiť. To zatiaľ na Slovensku ani v Česku nie je možné. Predpokladám, že tak ako pri intervenciách na koronárnych tepnách pôjde cena materiálu dole. Kedysi sme kupovali balónik za 40 000 českých korún a dnes stojí 5000. To je osemnásobný pokles ceny. Podobne to bude časom aj pri chlopniach. Kongres na budúci rok bude o to zaujímavejší.
V tomto smere ste na Slovensku jediní?
Na Slovensku endoskopické operácie hypofýz neboli dostatočne implementované aj keď sú pracoviská, ktoré ich robia. V Bratislave sa operovalo klasickou mikroskopickou technikou. Rezervy boli aj v medziodborovej spolupráci, či komplexnej starostlivosti. Teší ma, že my máme všetky potrebné odbory v nemocnici, môžeme zapojiť neurológa, endokrinológa, očiarov i krčiarov a silné ARO, ktoré sa postará o pooperačnú starostlivosť. Ďalšou výhodou je, že máme 3D 4K endoskop. Buď operujeme klasicky 4K, čiže vysoké rozlíšenie alebo 2D pohľad, čo je svetový štandard. S 3D okuliarmi môžeme použiť aj 3D endoskop s 3D endoskopickou kamerou, môžeme sa trojrozmerne pozerať do cieľovej oblasti. Máme elektromagnetickú navigáciu, ktorá umožňuje ideálne počas operácie meniť polohu hlavy i pacienta tak, aby sme dosiahli veľký operačný komfort. Nie všetky neurochirurgické pracoviská na Slovensku disponujú endoskopmi. Neviem, či nejaké má 3D 4K endoskop. Rovnako máme najmodernejšiu navigáciu. Robíme s tým, čo je na trhu najnovšie. Nič sme nevynašli, len sme s pomocou najnovšej techniky a dobrej medziodborovej spolupráce implementovali operačnú techniku a technológiu, ktorá je vo vyspelom svete štandardom. Snažíme sa starostlivosť poskytnúť komplexne v jednom balíčku.
Oproti prvému ročníku v roku 2019 ste program rozšírili aj o ďalšie zaujímavé novinky. Ktoré sú to?
Je to klasická koronárna angioplastika, to znamená, že sa zúžená tepna rozšíri balónom pod RTG kontrolou katétra, ktorý ma na konci balónik a potom sa do postihnutého miesta implantuje koronárny stent z chrómkobaltovej zliatiny. Sú to vlastne armatúry, ktoré sú na sto percent pokryté cytostatikom. V posledných rokoch sme prešli z kovových stentov bez poťahu na kovové stenty s poťahom. Pred štyrmi rokmi sme zažili krátku epizódu, keď sa skúšali nekovové stenty vyrobené z polyméru kyseliny mliečnej. Tie sa však neosvedčili.
Myslíte tie, čo sa časom vstrebajú?
Áno, po troch-štyroch rokoch z nich v koronárnej tepne nič neostalo a ukázali sa rizikovejšie ako kovové stenty. Boli totiž hrubšie a bolo viacej trombóz. Trombóza je pri vloženom stente veľmi vážna až fatálna záležitosť. Ukazovali sme klasickú koronárnu angioplastiku. Záleží na tom, aby sme to robili na správne vybraných pacientoch. Do popredia vystupuje otázka, či sa tak majú riešiť všetky zúženia alebo len tie, ktoré spôsobujú nedokrvením ischémiu srdcového svalu. To na RTG nie je vidno. Kontrastnú latku dostaneme do tepny, aj keď má zúženie deväťdesiat percent a ten RTG to naozaj nerozozná.
Keď zistíme deväťdesiatpercentné zúženie, je jasné, že je závažné. Pri sedemdesiatpercentnom zúžení priesvitu tepny to už nie je tak celkom jasné. Ide o to, aby sme pacienta ošetrili vtedy, keď zúženie spôsobuje ischémiu myokardu. Dnes máme na to technológie, ktorým sa hovorí frakčná prietoková rezerva (FFR), ktorá spočíva v tom, že zmeriame tlak za zúžením a pred ním, potom to počítač dá do zlomku, do indexu a podľa štúdií vieme, či to zúženie je alebo nie je hemodynamicky významné, či spôsobuje alebo nespôsobuje významné obmedzenie prietoku.
Na konferencii sme ukázali aj poslednú generáciu prietokovej rezervy, ktorá je založená na optickom snímači — DPR metóda. A po nej aj technológiu s názvom opticky koherentná tomografia (OCT): pracuje s viditeľným svetlom na konci sondy, ktorá sa zavedie do srdcovej tepny, čím osvieti stenu tepny; s rozlišovacou schopnosťou 10 mikrometrov. Krvinka má osem mikrometrov. V podstate sa dostávame na rozlišovaciu schopnosť jednej krvinky, čiže vidíme úplné detaily. Môžeme zistiť, či v tepne je alebo nie je trombus, ktorý pod RTG často nie je vidno. V priamom prenose sme ukázali, ako optickou koherentnou tomografiou vieme zistiť, či je implantovaný stent riadne pritlačený k stene tepny, čo opäť RTG neukáže. Ak nie je dobre pritlačený k stene tepny, ostáva priestor medzi mriežkou tepny a stenou tepny, aj keď len 20 mikrometrov; je to rizikový faktor pre trombózu stentu. To je život ohrozujúca komplikácia. Umiera každý tretí pacient. Optická koherentná tomografia dokáže rozpoznať, či je stent správne pritlačený. Ak nie je, zvolíme väčší balónik, ktorý zavedieme do stentu a nafúkneme ho na väčší rozmer, čím sa pritlačí.
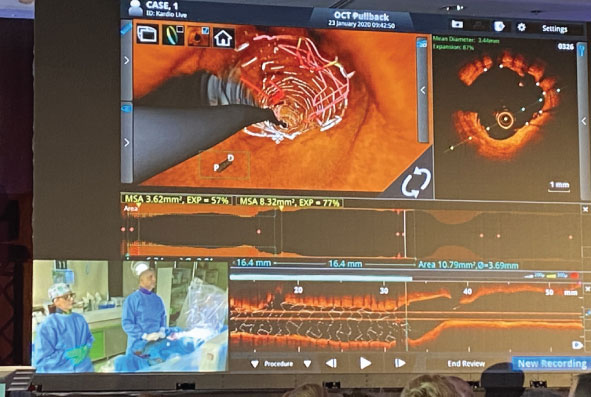
Môže priamy prenos nahradiť účinkovanie na operačke?
Myslím si, že je viac efektívny, pretože operatér pri bežnej prevádzke na sále môže len ťažko komentovať proces. Nemá okolo seba toľko personálu ako pri priamych prenosoch. Okrem toho ukazujeme príklady pre konkrétne postihnutie koronárnych tepien. Na sále riešime veci, ktoré nie sú na prvý pohľad zrejmé. Keď ukážeme v priamom prenose typické príklady, je to z hľadiska vzdelávania efektívnejšie.
Primárujete v CINRE — aké nové metódy ste tu zaviedli?
Metódy, o ktorých hovorím, sú tu bežne zavedené, ako je napr. optická koherentná tomografia. Máme tu takzvaný IVUS — intravaskulárny ultrazvuk, kde vidíme do tepien i žíl ultrazvukom. Zaviedli sme meranie prietokovej rezervy. Doktor Hlinomaz tu dvakrát použil na podporu funkcie ľavej srdcovej komory u rizikových pacientov tzv. Pulse Cath — to je účinná ale veľmi drahá metóda. Možno ju použiť pre vybraných pacientov, ktorí by nezniesli koronárnu intervenciu. Sú po niekoľkých infarktoch, majú na poslednej priechodovej tepne zúženie, ktoré treba ošetriť koronárnou angioplastikou a hrozí logické riziko, že keď poslednú tepnu uzatvoríme hoc na chvíľu balónom, srdce môže zlyhať.
Zaviedli sme ešte štrukturálne intervencie, pri ktorých sa uzatvárajú otvory medzi ľavou a pravou srdcovou predsieňou. To u niektorých pacientov môže spôsobiť mozgovú príhodu, ktorá môže nastať, keď sa dostane krvná zrazenina z pravej predsiene do ľavej a odtiaľ do mozgu. Ak máme takého pacienta s dierkou medzi pravou a ľavou predsieňou, tak ju vieme veľmi efektne uzatvoriť bez operácie na sále uzáverom, ktorému hovoríme Amplatzerov occluder. Ďalej sme zaviedli uzáver uška ľavej predsiene. Keď krv pri fibrilácii v srdci pravidelne nepumpuje, ale sa len prevaľuje v predsieni, je náchylná k tvorbe mikrozrazenín, ktoré sa ukladajú najmä v ušku ľavej komory. Bežne sa to rieši protizrážanlivou liečbou. Tá má však svoje úskalia. Keď pacient inklinuje ku krvácaniu, má vredovú chorobu, je chudokrvný alebo má krvné hematologické ochorenie, ten nemôže brať tieto lieky. To znamená, že by bol vystavený riziku mozgovej mŕtvice. U týchto pacientov nepodávame lieky na potlačenie zrážanlivosti krvi, ale to uško uzatvoríme iným occluderom. Samozrejme, robíme to na sále pod RTG. Je to veľmi efektívna metóda
Čo pripravujete nového?
Ako prvý krok by mala byť koncom roka implantácia chlopní. Na to musíme natrénovať aj stredný zdravotnícky personál. Potrebuje to nejaký čas, pretože chlopne sa vyrábajú zo zliatiny ktorá sa nazýva nitinol. Má unikátnu vlastnosť: za teploty nula stupňov je tvárny. Možno ho natlačiť na katéter. Potom ho prekryjeme krytom a to celé zavedieme do tela, kde je 37 stupňov Celzia. Keď sa kryt stiahne, zliatina sa vráti do tvaru, ktorý jej dali v továrni. Je to v podstate väčší kovový stent, ktorý má cípy ako každá chlopňa, väčšinou z hovädzieho osrdcovníka, a dodávajú nám ju v konzervačnom roztoku. Stojí 20 000 eur. Vyberieme správnu veľkosť chlopne. Tesne pred výkonom ju laborant alebo sestra vytiahne z konzervačného roztoku.
Máme veľkú kaďu s ľadovom vodou. Laborant chlopňu, ktorá je tvárna v nula stupňovej vode, natlačí na zavádzací katéter. Musí to urobiť veľmi presne podľa určeného postupu. Celé sa to zavedie do miesta postihnutej aortálnej chlopne pod RTG. Skrutkovacím mechanizmom sa stiahne kryt a vidíme, ako sa chlopňa v srdečnici rozvinie. To si vyžaduje precíznu spoluprácu lekárov a sestier. Pacient nemá otvorený hrudník, a keď to dobre dopadne, po piatich dňoch odchádza domov. Na rozdiel od pacienta po operácii, ktorý strávi v nemocnici dva-tri týždne.
Pri porovnaní s Českom, je na Slovensku dostatok pracovísk ako je CINRE?
V Česku je na 10 miliónov obyvateľov 22 pracovísk. Na Slovensku je na 5 miliónov 7 centier. Pri prepočte by ich malo byť 11. Pritom Česko nie je na extrémnych počtoch. V Rakúsku a Nemecku ich je oveľa viac, pretože pacienti pribúdajú. Bol najvyšší čas, že centrum CINRE vzniklo, no budeme potrebovať ešte tri-štyri ďalšie.
V čom zaostávame za svetom?
Intervenční kardiológovia sú vo svete na podobnej úrovni. V tom nie je rozdiel. Rozdiel je v počte výkonov a pracovísk. Tam zaostáva Česko a ešte viac Slovensko. Príčinou sú financie. Dopracovali sme sa k tomu, že koronárnu angioplastiku, čiže výkon na srdcových tepnách, dostane každý, kto ju potrebuje. Poisťovne si strážia, aby sa neposkytovali tieto výkony pri nevýznamnom zúžení srdcových tepien, čo sa dialo pred desaťročím v USA, kde stenty dávali kadekomu a bol z toho veľký škandál. To u nás nehrozí. Jednoznačne zaostávame v chlopniach. Na počet obyvateľov týchto výkonov (TAVI) v Nemecku robia päťkrát viac. Máme schopných lekárov a sestry. Jedinou brzdou sú financie na spotrebný materiál u chlopní.
Ako sa pracuje na Slovensku?
Z Brna sa v CINRE strieda päť lekárov. Cítime úplnú ústretovosť manažmentu. Je tu pohodový kolektív. Vládnu tu maximálne priateľské vzťahy a vybavenie je rovnako kvalitné, ako máme v Brne.

Nová možnosť pre odstránenie chronických bolestí chrbtice
https://lekarskenoviny.sk/index.php/2020/11/05/nova-moznost-pre-odstranenie-chronickych-bolesti-chrbtice/

pripravil
Peter Valo
- Ministerka zdravotníctva dnes odvolala šéfa štátnej Všeobecnej zdravotnej poisťovne
- Hľadáte zubára? Zubné ambulancie vo zvolenskej nemocnici prijímajú nových pacientov
- Úrazoví chirurgovia prešovskej nemocnice zrealizovali dve unikátne operácie počas jedného dňa
- Lekár by nemal klamať svojim kolegom ani pacientom
- MZ SR: Ozdravný plán VšZP je viac ako nevyhnutný